Bjarte Grung og Anne Christine Johannessen
Perifert kjempecellegranulom – rapport av 15 kasus
Spesialist i oral kirurgi og oral medisin, Drammen Oralkirurgi, Torgeir Vraas Plass 6, 3044 Drammen
Professor, dr. odont., cand. med., Gades laboratorium for patologi, Klinisk institutt 1, Universitetet i Bergen og Avdeling for patologi, Haukeland universitetssjukehus, Bergen
Hovedbudskap
Perifert kjempecellegranulom (PKCG) er lokalisert til marginale gingiva
Lesjonen kan være vanskelig klinisk å skille fra pyogent (teleangiektatisk) granulom og perifert ossifiserende fibrom
En blålig farge kan være til hjelp i diagnostiseringen
Der er residivtendens slik at postoperative kontroller er påkrevet, vanligvis hos egen tannlege
Lesjonene kan forekomme ved implantater og er ofte forbundet med bennedbrytning slik at implantatet kan gå tapt
Perifert kjempecellegranulom (PKCG) er en lesjon som kan oppstå på grunn av et lokalt irritament eller kronisk traume, og finnes som regel i marginale gingiva. De er oftest røde av farge med islett av brunt, blått eller fiolett. Det blir presentert 15 kasus som ikke har vært publisert tidligere, og de er blitt registrert i en oralkirurgisk praksis over en periode på 21 år. PKCG finnes normalt oftere hos kvinner enn hos menn og flest i underkjeven. I dette materiale er var ni av 15 hos menn, og ni av 15 forekom i overkjeven. Det er et absolutt krav med histologisk undersøkelse idet det kan være vanskelig å skille mellom ulike typer lesjoner som forekommer på gingiva, for eksempel pyogent (teleangiektatisk) granulom og perifert ossifiserende fibrom. Tolv kasus er ledsaget av kliniske fotos. Det siste kasus er av nyere dato, og informert samtykke til publisering er hentet fra pasienten. De øvrige kasus er så langt tilbake i tid slik at det ikke har vært mulig å innhente samtykke, og de intraorale bildene og røntgenbildene bedømmes å være slik at personene ikke kan identifiseres i dag.
Kasuistikker
Kasus 1
En elleve år gammel pike var henvist fra kjeveortoped for fjerning av tumor mellom tennene 11 og 12. Det fremgikk av anamnesen at pasienten hadde hatt tannreguleringsapparatur i to år og at hun hadde dårlig munnhygiene. Det var fjernet en lesjon i samme region hos tannlege seks måneder tidligere, et residiv ble fjernet tre måneder senere hos lege ved en kirurgisk poliklinikk. Nå var det et nytt residiv. Det var mobilitet av tennene 11 og 12 og en rød-brun lesjon (figur 1a, b), som strakte seg fra marginalkanten til 5 mm fra apex på 11 og 12 (figur 1c). Lesjonen ble skrapt nøye ut, og det ble suturert en pakning over det blottlagte benet. Diagnosen PKCG ble bekreftet histologisk.
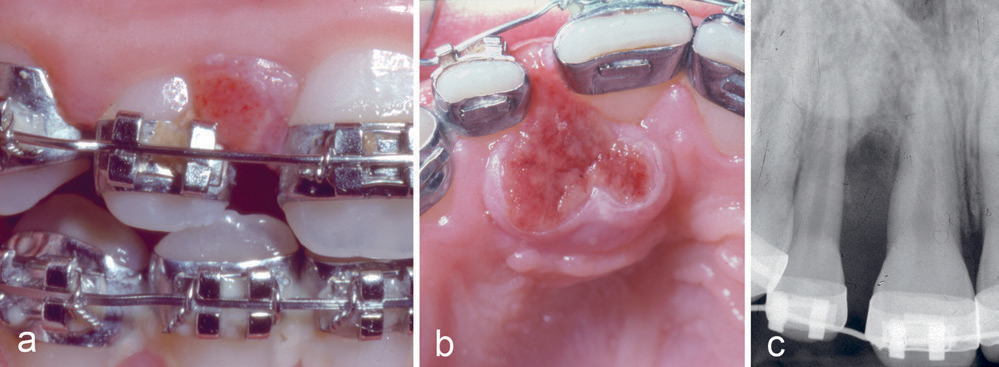
Figur 1. Kasus 1. PKCG mellom tann 11 og 12 (a, b) med tap av marginalt ben (c) hos en elleve år gammel pike.
Kasus 2
En åtte år gammel gutt var henvist fra egen tannlege for fjerning av lesjon mellom tennene 11 og 21. Lesjonen hadde vokst langsomt i løpet av seks måneder etter at tenne 51 og 61 var ekstrahert. Klinisk undersøkelse viste et 4–5 mm diastema samt en rød-brun lesjon mellom 11 og 21 (figur 2a, b). Det var ikke ben-nedbrytning mellom tennene (figur 2c). Lesjonen ble fjernet, og blottlagt benoverflate ble dekket med en salveveke. Den histologiske undersøkelsen bekreftet diagnosen PKCG. Ved kontroll etter en måned var der betydelig redusert diastema (figur 2d), og avsluttende kontroll viste normale forhold uten residiv tolv måneder postoperativt (figur 2e).
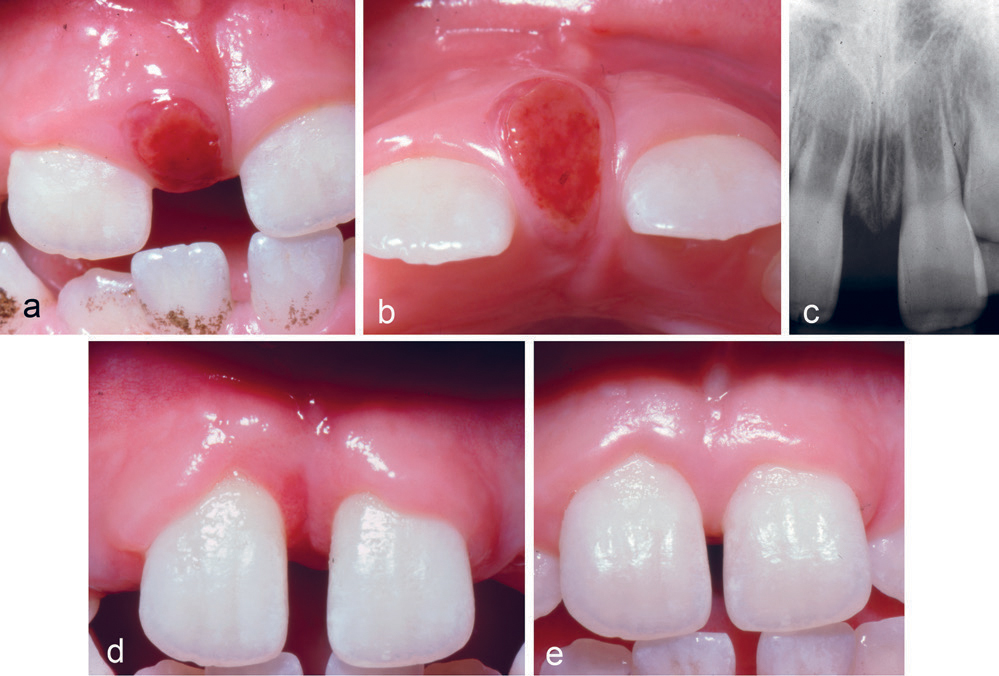
Figur 2. Kasus 2. en åtte år gammel gutt med PKCG mellom tann 11 og 21 uten marginal bennedbrytning (a, b, c). Foto en måned postoperativt (d). Foto 12 måneder postoperativt (e).
Kasus 3
En ni år gammel gutt ble henvist fra sin tannlege for fjerning av hemangiom. Ved klinisk undersøkelse var der en hevelse buccalt for tann 12. Den var blå-rød av farge og var fastere enn et hemangiom vanligvis er. Den dekket halve kronen buccalt ved 12 (figur 3a, b), og det var ikke noen patologiske forandringer å se på røntgen (figur 3c). Lesjonen ble fjernet og benoverflaten dekket med salveveke. Den kliniske diagnosen PKCG ble bekreftet histologisk. Det ble sekundær epitelialisering, og kontroll seks måneder postoperativt viste intet residiv.
Figur 3. Kasus 3. PKCG buccalt for 12 hos en ni år gammel gutt (a, b). Røntgen (c) viste ingen patologiske forandringer.
Kasus 4
En 49 år gammel kvinne ble henvist fra egen tannlege for fjerning av et pyogent (teleangtiektatisk) granulom. Pasienten hadde merket en langsomt voksende hevelse lingualt for tann 44 de siste fire månedene. Hun hadde hatt problemer med marginal periodontitt og hadde fått renset tannstein tre til fire ganger årlig. Klinisk undersøkelse viste rødlig tumor lingualt for 44, ca. 8–9 mm i diameter (figur 4). Tumor ble fjernet, og klinisk ble det stilt diagnosen PKCG, alternativt pyogent granulom. Den histologiske diagnosen var PKCG.
Figur 4. Kasus 4. PKCG hos en 49-årig kvinne.
Kasus 5
En åtte år gammel gutt var henvist fra egen tannlege for fjerning av utvekst mellom tennene 31 og 32. Pasienten hadde merket de første tegnene til hevelse fem måneder tidligere, og det var en langsom utvikling av utveksten. Undersøkelse viste en forholdsvis stor rød-brun tumor mellom 31 og 32, og et diastema på flere mm (figur 5a, b). Også her ble diagnosen PKCG stilt klinisk, og den ble bekreftet histologisk. Kontroll seks måneder postoperativt viste normale forhold ved gingiva, samt at diastema var blitt borte (figur 5c).
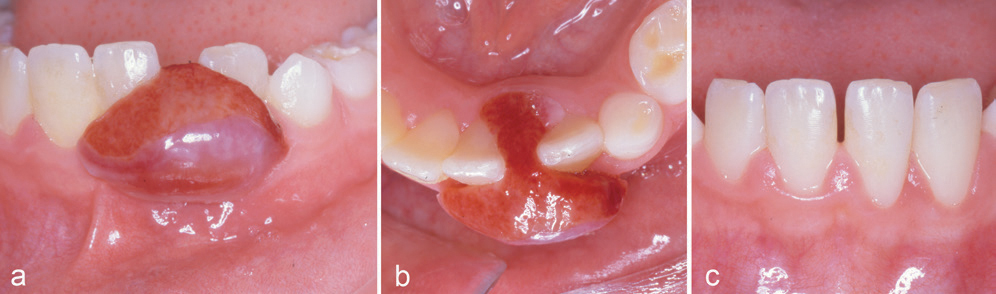
Figur 5. Kasus 5. PKCG hos en åtteårig gutt (a, b). Normalisering sees 6 måneder postoperativt, både med henblikk på farge og diastema (c).
Kasus 6
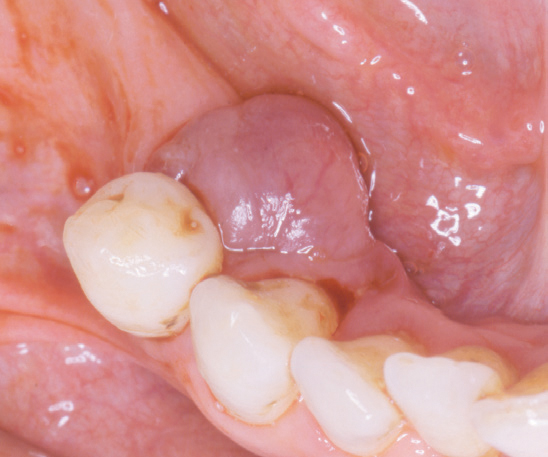
En ti år gammel pike var henvist fra egen tannlege for fjerning av tumor (fibrom?) regio 14–15. Pasienten mente hun hadde merket tumor i omtrent et halvt år. Undersøkelsen viste en rund, rød tumor, stilket tilheftet gingiva, med en størrelse på 7–8 mm i diameter (figur 6). Her var den tentative diagnosen pyogent granulom, mens den histologiske undersøkelsen viste PKCG. På grunn av lang reise ble pasienten kontrollert hos egen tannlege.
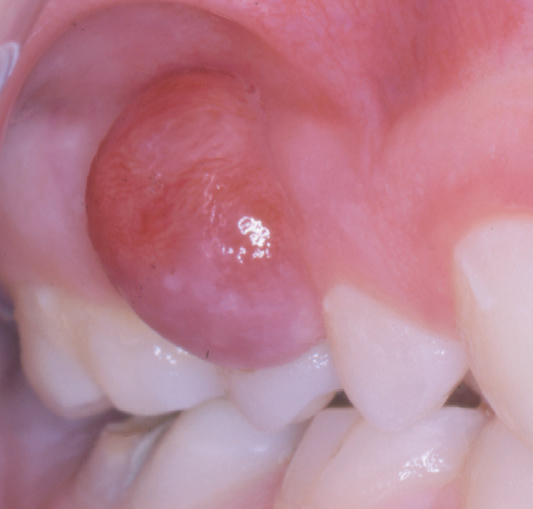
Figur 6. Kasus 6. PKCG hos en ti år gammel pike.
Kasus 7
En kvinne på 58 år var henvist fra ØNH-lege for vurdering av hevelse i overgangsfolden i overkjevens midtlinje. Det kunne palperes en tumor på ca. 15 mm i diameter, men den var ikke synlig klinisk og derfor ikke dokumentert med foto. Det viste seg å være en fast tumor som ble fjernet hel, den hadde ikke kontakt med tenner eller ben. Den kliniske diagnosen var adenom (pleomorft eller monomorft), men den histologiske undersøkelsen viste PKCG. Pasienten ble kontrollert åtte måneder postoperativt uten tegn til residiv.
Kasus 8
En 60 år gammel mann var henvist fra egen tannlege for fjerning av tumor regio 34, marginalt rundt tannen. Dette startet ca. ett år tidligere etter at det ble påsatt en krone på tannen. Klinisk undersøkelse viste en blålig tumor rundt tann 34 marginalt. Tentativ diagnose var PKCG, og dette ble bekreftet histologisk.
Kasus 9
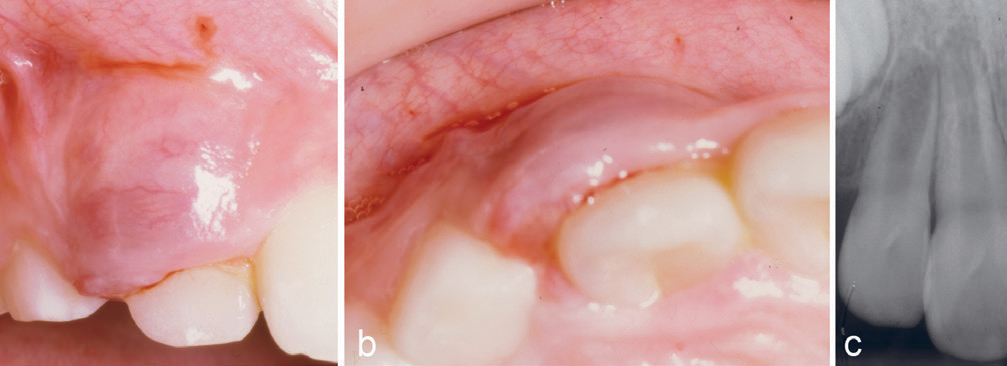
En 42-årig mann var henvist fra egen tannlege for fjerning av tumor buccalt regio 22–23. Pasienten hadde hatt en langsomt voksende tumor de siste seks månedene. Undersøkelse viste en blålig hevelse (figur 7a, b), og den kliniske diagnosen PKCG ble bekreftet histologisk. Ved kontroller tre og seks måneder postoperativt ble det ikke funnet residiv.
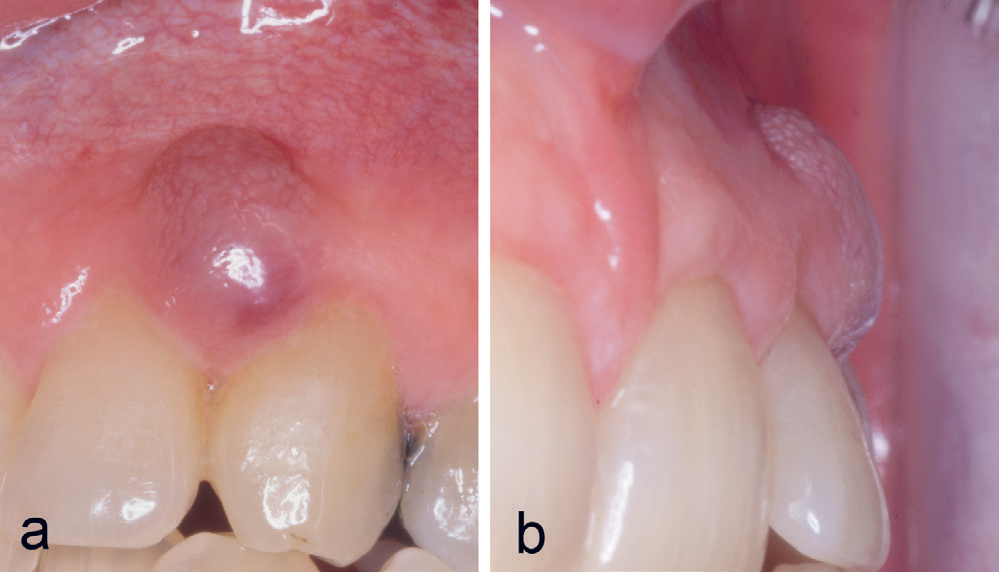
Figur 7. Kasus 9. PKCG (a, b) hos en 42-årig mann.
Kasus 10
En 45-årig mann var henvist fra egen tannlege for fjerning av tumor regio 47–48. Dette var et tilfeldig funn hos egen tannlege, pasienten hadde ingen subjektive symptomer. Undersøkelse viste en 30–40 mm stor tumor som vokste opp over occlusalplanet av 47 (figur 8a). Pasienten hadde en anamnese med testikkel-cancer, og av den grunn ble pyogent granulom eller metastase kliniske overveielser. Det histologiske bildet viste igjen PKCG. På grunn av hastehenvisning ble den delen av tumor som var inne i benet ikke fjernet (figur 8b). Det ble gjort to måneder senere, og diagnosen var den samme. Siden det meste av tumor lå utenfor ben, ble dette karakterisert som PKCG og ikke sentralt kjempecellegranulom. Seks måneder postoperativt var det full tilheling klinisk og røntgenologisk uten tegn til residiv (figur 8c).
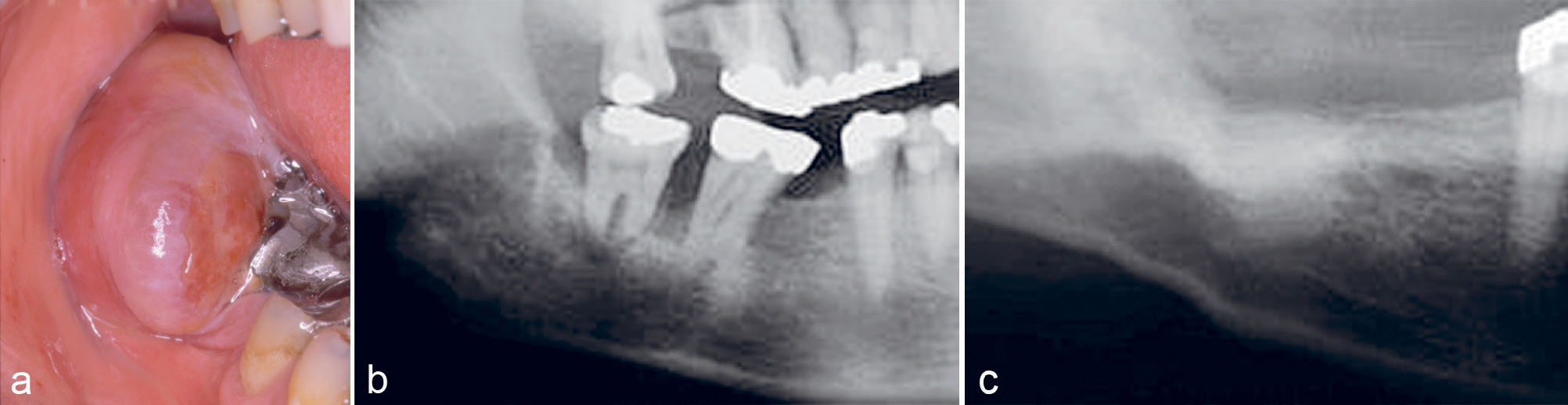
Figur 8. Kasus 10. PKCG hos en 45-årig mann med nedbrytning av ben marginalt (a, b). Postoperativ kontroll 6 måneder etter fjerning av benet del av PKCG, uten tegn til residiv (c).
Kasus 11
En 31-årig mann var henvist fra egen tannlege for fjerning av tumor regio 27. Tumor var der før tannen ble ekstrahert, og den hadde bestått etter dette. Klinisk undersøkelse viste en 15 mm stor rund, fast fibrøs tumor, noe stilket tilheftet. Den histologiske undersøkelse viste igjen PKCG.
Kasus 12
En 46-årig mann var henvist fra egen tannlege for vurdering av sår palatinalt for tann 16. Pasienten hadde hatt en liten hevelse i regionen en måned. Klinisk undersøkelse viste marginal periodontitt med lommer på opptil seks mm ved molarer og premolarer, samt at det ved 16 var en ulcerasjon med vollformet periferi (Figur 9). Konklusjonen etter den kliniske undersøkelsen var enten pyogent granulom på grunn av irritament, eller cancer. Den histologiske undersøkelsen viste PKCG.
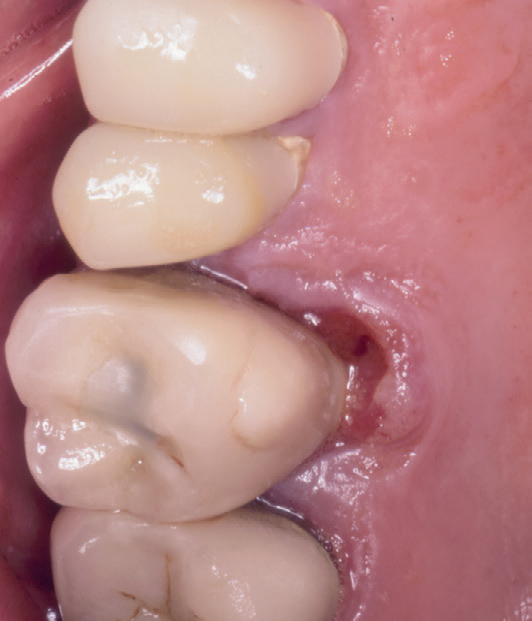
Figur 9. Kasus 12. PKCG palatinalt for tann 16 hos en 46-år gammel mann.
Kasus 13
En 67-årig kvinne var henvist fra egen tannlege for annen gang på grunn av peri-implantitt og hevelse lingualt 34–35 (figur 10a), og en del av overflaten hadde en fibrindekket ulcerasjon. I tillegg var der peri-implantitt med tap av marginalt feste for implantatet 35 (figur 10b). Den tentative diagnosen var pyogent granulom, fordi en tumor som klinisk også har en ulcerasjon er klassisk for diagnosen. Imidlertid var den histologiske diagnosen PKCG.
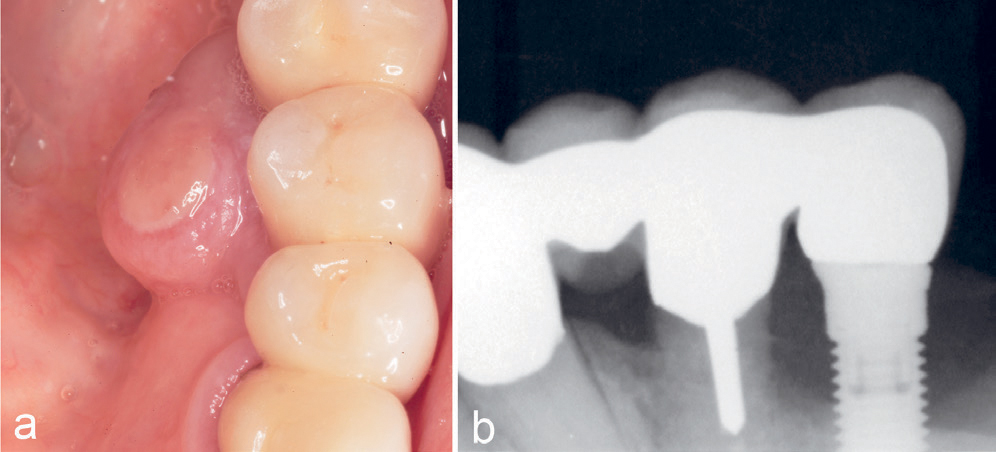
Figur 10. Kasus 13. PKCG (a) samt peri-implantitt (b) hos en 67-årig kvinne.
Kasus 14
En mann, 58 år, var henvist fra egen tannlege for tumor lingualt for 43. Pasienten hadde fått de første symptomene seks uker tidligere, og hadde søkt egen tannlege fire uker før henvisningen. Klinisk undersøkelse viste en rød, svakt elevert tumor med en sentral gulfarget topp (figur 11a). Et intraoralt røntgenbilde viste ingen benpatologi (figur 11b). Igjen var tentativ diagnose pyogent granulom, men nok en gang var den histologiske diagnosen PKCG.
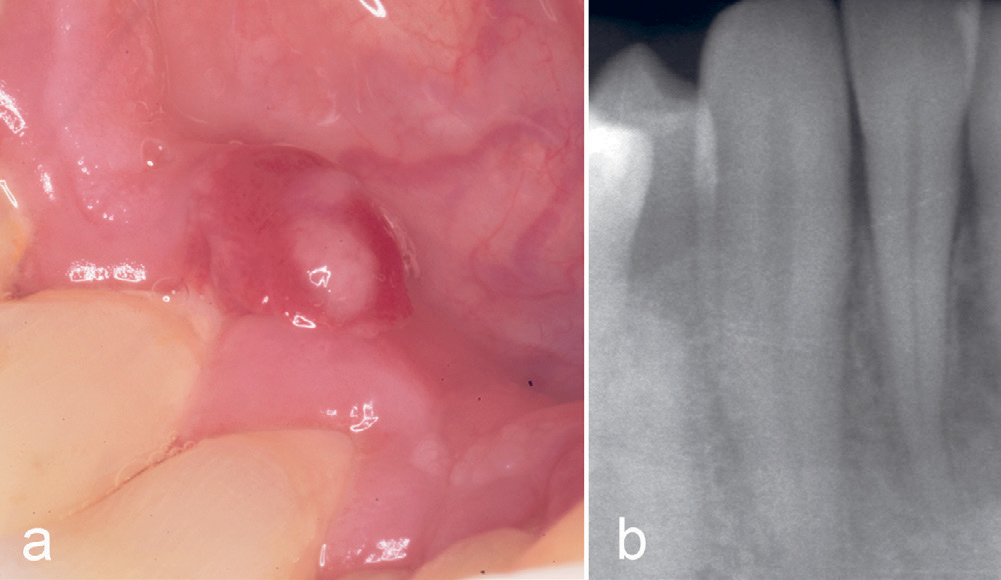
Figur 11. Kasus 14. PKCG lingualt for tann 43 hos en 58-årig mann (a). Røntgen viste ingen patologiske forandringer (b).
Kasus 15
En 75-årig kvinne var henvist fra tannpleier for vurdering av rød hevelse ved implantat regio 34. Implantatet var innsatt 10–11 år tidligere sammen med et implantat regio 44 som støtte for en protese i en ellers tannløs underkjeve. Det ble funnet en rød hevelse på 7–9 mm distalt for implantatet med kontakt til implantatet (figur 12a) med tendens til peri-implantitt (figur 12b), noe som ble synlig ved biopsi. Lesjonen kom ut i flere biter på grunn av fast tilhefting til implantatet. Diagnosen PKCG ble bekreftet histologisk.
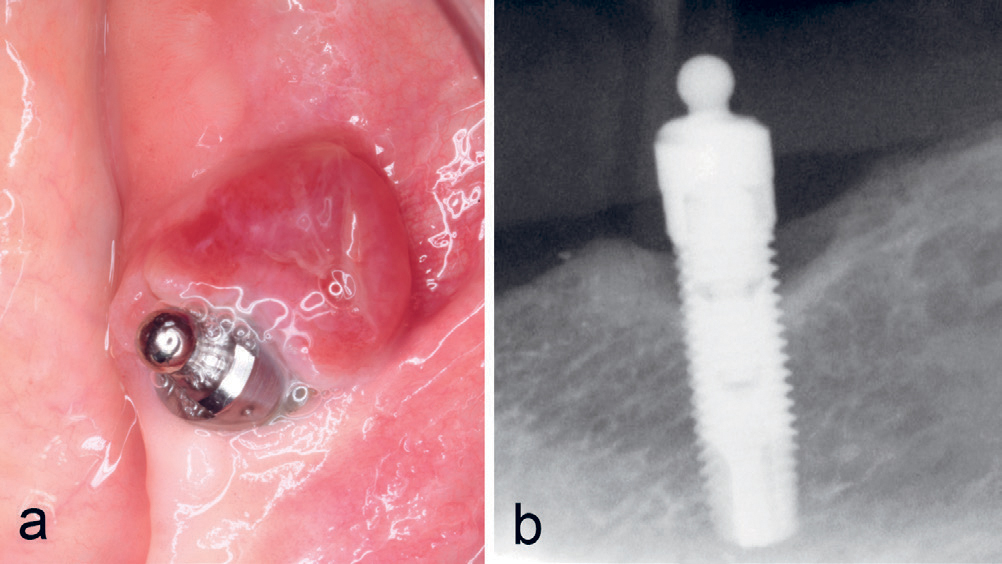
Figur 12. Kasus 15. PKCG distalt ved implantat regio 34 (a) med antydning til peri-implantitt (b).
Histologi
Histologisk er bildet relativt ensartet, karakterisert med en bredbaset utvekst kledd av et flerlaget plateepitel som er typisk for gingiva. Epitelet kan eventuelt være hyperplastisk fortykket og med hyperkeratose, særlig dersom det har vært kronisk irritasjon i området. I enkelte tilfeller er forandringene ulcerert, og da sees et brudd i epitelet i det mest prominente området, og tilgrensende bindevev er infiltrert av betennelsesceller (figur 13 10x). I stroma ligger flerkjernede kjempeceller omgitt av tallrike mononukleære celler og mange små blodkar (figur 13 10x, 40x). Disse forandringene sees i mange tilfeller helt ned mot reseksjonsranden, og i slike tilfeller kan det gjerne forekomme residiv senere.
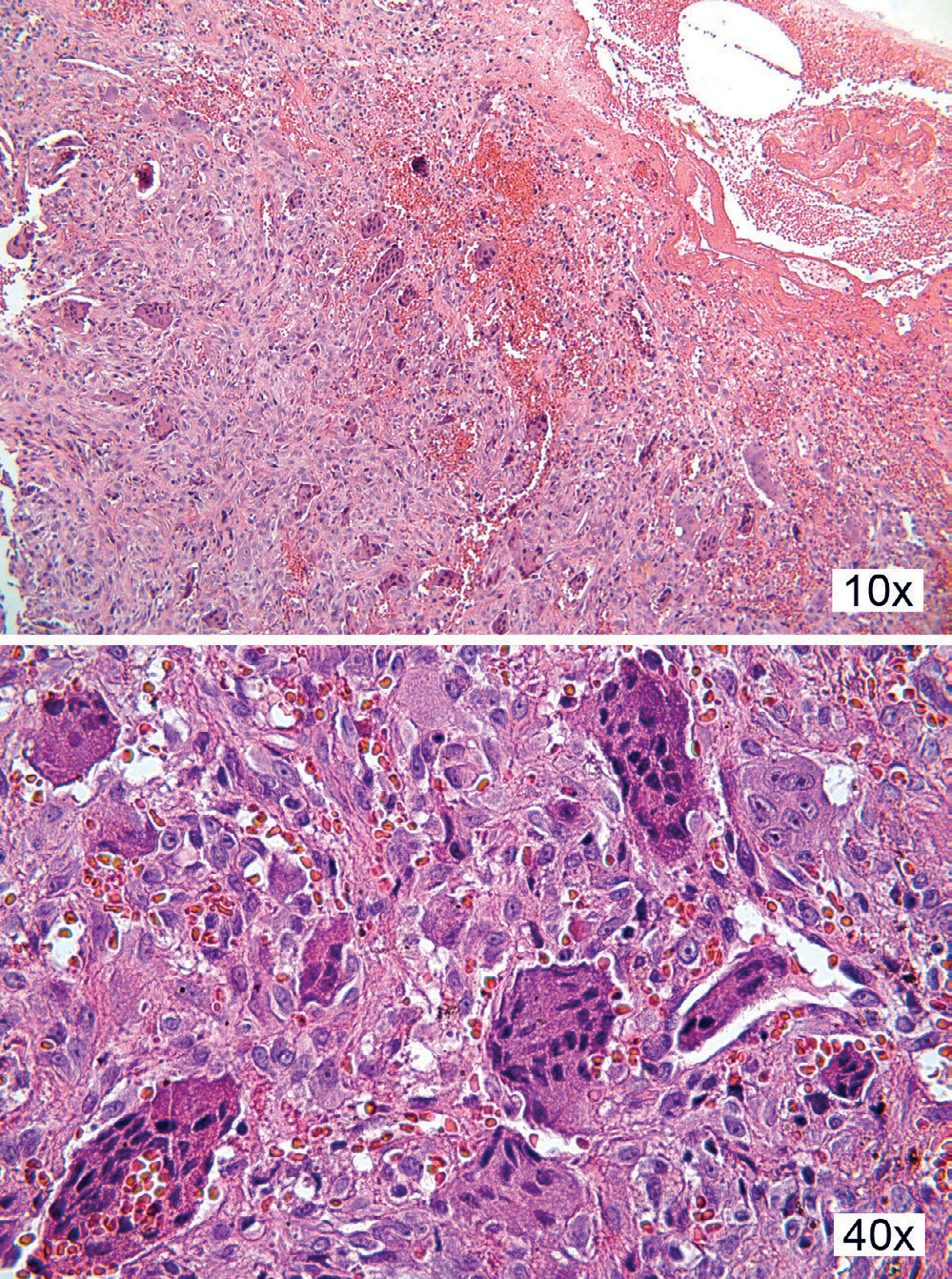
Figur 13. Kasus 15. Histologiske bilde viser ulcerert overflate med blødning og betennelsesceller i overflaten, mens det i underliggende stroma sees tallrike flerkjernete kjempeceller (10x). Nærbilde av de flerkjernede kjempecellene, som er omgitt av tallrike kapillærer og et cellerikt stroma (40x).
Diskusjon
En av forfatterne (BG) har fra 1992 hatt et databasert diagnosekartotek med ca. 600 forskjellige diagnoser velegnet til bruk i oral kirurgi og oral medisin. Kartoteket har alltid vært basert på WHOs klassifikasjon. Siden 1996 har ICD-10 vært brukt (International Classification of Diseases) DA (Dental Application), i perioden 1992–95 basert på ICD-9 DA, og før dette på manuelle kartotekkort basert på ICD-8 DA. Det er meget viktig at man bruker Dental Application, fordi den generelle klassifikasjonen bare gir «sekkediagnoser», mens DA gir spesifikk informasjon med en eksakt diagnose. For eksempel vil en generell diagnose K02 fortelle at det finnes en tannsykdom, mens K02.1X sier at det er dentinkaries.
Vi vil hevde at ICD-10 uten DA er ubrukbar, fordi diagnosene blir unøyaktige. Bildearkivet som i dag omfatter nesten 21 000 bilder fra begynnelsen av 1970-tallet, er bygget opp etter tilsvarende kodesystem.
Siden 1992 og frem til i dag har det vært registrert 15 kasus av PKCG, men som det fremgår av kasuistikkene er dessverre ikke alle fotografert (kasus 7,8,11). PKCG er en forholdsvis sjelden lesjon, men forekommer hyppigere enn den sentrale varianten (1). Lesjonen oppstår som regel av et lokalt irritament (2, 3). Det er også funnet cytomegalovirus i PKCG, men om det kan være en medvirkende årsak er usikkert (4). PKCG er vanligvis lokalisert til den marginale gingiva og processus alveolaris, men er i den senere tid også forbundet med implantater (5–9) slik som beskrevet i kasus 13 og 15. Ett av de beskrevne kasus har ikke relasjon til marginale gingiva (kasus 7), noe som er beskrevet i en artikkel av Tandon et al (8). Når det gjelder fargen på PKCG er det vanligvis en rød komponent, men den kan være iblandet brunt, blått og fiolett slik det er beskrevet i flere av våre kasus. Den blålige fargen kan forklares ved at lesjonen er rikt vaskularisert. Når det i tillegg er en ulcerasjon som eventuelt kan være fibrindekket, er det naturlig å primært foreslå pyogent granulom som tentativ diagnose. Histologisk kan det i enkelte tilfeller også sees overgangsformer mellom disse. I det foreliggende materialet ble det feildiagnostisert tre ganger på denne måten, og dette bekrefter betydningen av den histologiske undersøkelsen. Andre undersøkelser rapporterer at det ofte kan være vanskelig å skille mellom PKCG, pyogent granulom og perifert ossifiserende fibrom (11).
Når det gjelder aldersfordeling, harmonerer de foreliggende funn med andres (2), mens lokalisasjon og kjønnsfordeling er avvikende fra det andre har funnet. I det foreliggende materialet er ni kasus lokalisert til overkjeven og seks til underkjeven, mens undersøkelsen til Shadman et al (2) viste at det var høyest forekomst i underkjeven, basert på 123 kasus. Her rapporteres også om liten overvekt av kvinner (menn/kvinner: ratio 1/1,1), mens det i det foreliggende materialet var flest menn (menn/kvinner: n=9/6).
Det er enighet om at behandlingen er kirurgisk, men det er påkrevet at excisjonen er nøyaktig. I de foreliggende kasus er det brukt pakning postoperativt, alternativt en salveveke som er suturert over blottlagt ben, slik at man minimaliserer postoperative smerter, og lettere får en sekundær epiteldannelse. Et alternativ til pakning og salveveke er transplantasjon av mucosa over blottlagt ben (11). Av de 15 presenterte kasus ble det funnet bentap/erosjon av ben i to tilfeller, noe som harmonerer med funn hos Etoz et al (3). I tillegg ble det funnet peri-implantitt ved to av våre kasus. I disse tilfellene var det også bentap, men det førte ikke til tap av implantatene. Dette i motsetning til Hernandez et al (5), som rapporterte om tre kasus med peri-implantitt, og to tilfeller av PKCG med tap av implantatene.
I vårt materiale ble det dessverre ikke foretatt systematiske kontroller av alle pasientene, men av de ni som ble kontrollert, var det ikke residiv. At residiv forekommer er beskrevet av Lester et al (12), som i en serie på 279 kasus fant residiv i 17,5 %.
Takk
En takk til fotograf Espen Harward for uvurderlig hjelp med bilder til artikkelen. Uten hans hjelp ville ikke bildene vært mulig å fremstille i riktig format til trykking.
Referanser
Grung B, Johannessen AC. Sentralt kjempecellegranulom. Nor Tannlegefor Tid. 2015; 125: 800–3.
Shadman N, Ebrahimi SF, Jafari S, Eslami M. Peripheral giant cell granuloma: a review of 123 cases. J Dent Res. 2009; 6: 47–50.
Etoz OA, Dembiras AE, Bulbul M, Akay E. The peripheral giant cell granuloma in edentulous patient: report of three unique cases. Eur J Dent. 2010; 4: 329–33.
Saygun I, Sahin S, Musabak U, Enhos S, Kubar A, Günhan O, Slots J. Human cytomegalovirus in peripheral giant cell granuloma. Oral Microbiol Immunol. 2009; 24: 408–10.
Hernandez G, Lopez-Pintr RM, Torres J, de Vincente JC. Clinical outcomes of peri-implant peripheral giant cell granuloma: a report of three cases. J Periodontol. 2009; 80: 1184–91.
Ozden FO, Ozden B, Kurt M, Gündüz O. Peripheral giant cell granuloma associated with dental implants: a rare case report. Int J Maxillofac Implants. 2009; 24: 1153–6.
Penarrocha-Diago MA, Ceera-Ballester J, Maestre-Ferrin L, Penarrocha-Oltra D. Peripheral giant cell granuloma associated with dental implants: clinical case and literature review. J Oral Implantol. 2012; 38: 527–32.
Tandon PN, Gupta SK, Gupta DS, Jurei SK, Saraswat A. Peripheral giant cell granuloma. Contemp Clin Dent. 2012; 3: Suppl S118–21.
Bidra AS, Persenaire MJ, Natarajan E. Management of peripheral giant cell granuloma around complete-arch fixed implant-supported prosthesis: A case series. J Prosthet Dent. 2019; 122: 181–8.
Salum FG, Yrgel LS, Cherubini K, de Fifueiredo MA, Medeiros IC, Nicola FS. Pyogenic granuloma, peripheral giant cell granuloma and peripheral ossifying fibroma: retrospective analysis of 138 cases. Minerva Stomatol.2008; 57: 227–32.
Abu Gharbyah AZ, Assaf M. Management of a peripheral giant cell granuloma in the esthetic area of upper jaw: A case report. Int J Surg Case Rep. 2014; 5: 779–82. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4 245 672/pdf/main.pdf
Lester SR, Cordell KG, Rosebush MS, Palaiologou AA, Maney P. Peripheral giant cell granulomas: a series of 279 cases. Oral Surg Oral Med Oral Pathol Oral Radiol. 2014; 118: 475–82.
English summary
Grung B, Johannessen AC.
Peripheral giant cell granuloma. Report of cases
Nor Tannlegeforen Tid. 2020; 130: 422–8
Peripheral giant cell granuloma (PGCG) is one of the reactive lesions of the oral cavity, which originate from the periosteum or the periodontal membrane following local irritation or chronic trauma in most cases. Fifteen cases of PGCG are presented. None of the cases have been published previously. In contrast to other investigations, there was a majority of men, and most cases involved the upper jaw (upper/lower: 9/6 cases). Clinically, most lesions had a red colour, with areas of brown, blue or purple. Two cases were related to dental implants. All lesions were surgically removed without recurrence in the nine cases that were followed up by the oral surgeon.
Korresponderende forfatter: Bjarte Grung, Drammen Oralkirurgi, Torgeir Vraasplass 6, 3044 Drammen. E-post: bjartegrung@me.com
Artikkelen har gjennomgått ekstern faglig vurdering.
Godtatt for publisering 08.03.2020
Grung B, Johannessen AC. Perifert kjempecellegranulom. Rapport av 15 kasus. Nor Tannlegeforen Tid. 2020; 130: 422–8
Norsk MeSH: Kasusrapporter; Kjempecellegranulom; Munn, tenner og svelg